Michał Gawro´nski, Kinga Bukowczyk, Julia Ch˛eci´nska, Julita Krupiczowicz, Michalina Kołomyjec , Magdalena Łyko and Alina Jankowska-Konsur
Resumo Executivo
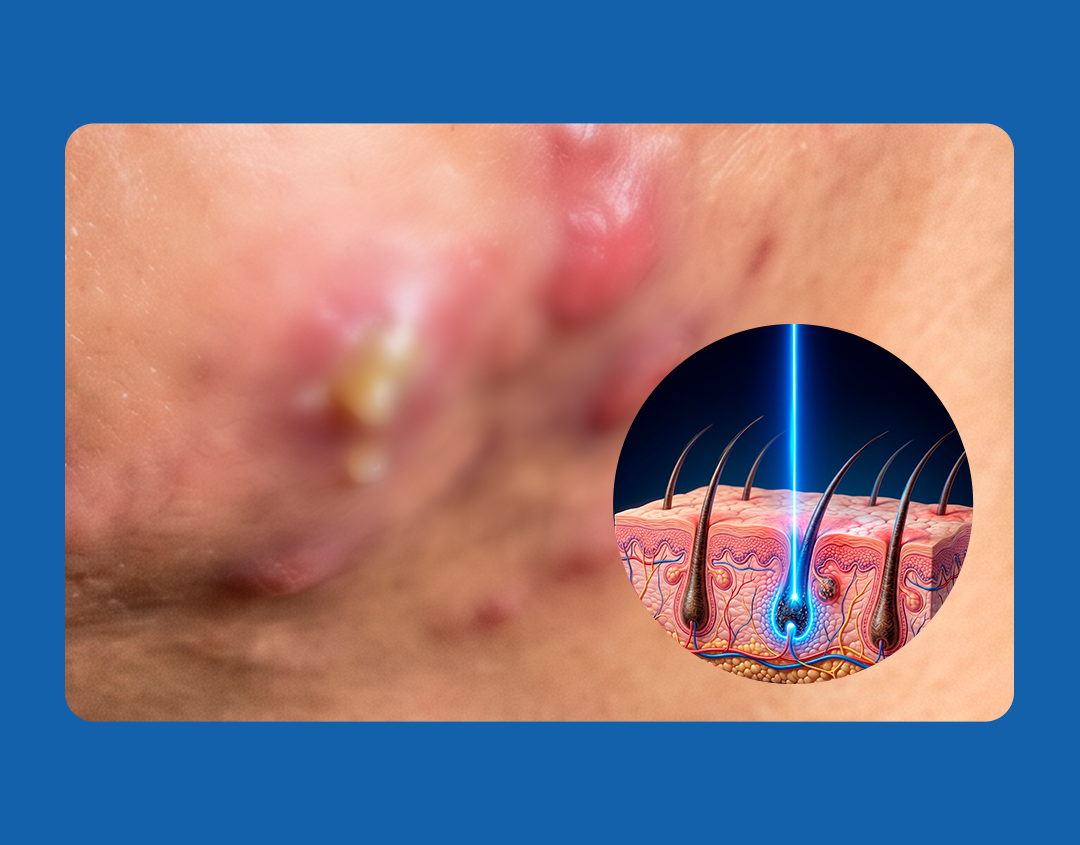
A hidradenite supurativa (HS), também conhecida como acne inversa, é uma doença inflamatória cutânea crônica, recorrente e autoinflamatória, caracterizada por abscessos, fístulas e cicatrizes. Afetando aproximadamente 0,99% da população, a HS compromete significativamente a qualidade de vida.
Embora tratamentos farmacológicos (antibióticos, biológicos e retinoides) sejam comuns, frequentemente proporcionam apenas alívio parcial ou temporário.
Evidências sistemáticas recentes identificam a terapia a laser como uma modalidade de tratamento altamente eficaz, bem tolerada e confiável em todos os estágios da HS (Hurley I–III). Os principais achados incluem:
• Lasers de CO2: mais eficazes para estágios avançados (Hurley II–III), permitindo remoção precisa de tecido com baixas taxas de recorrência e bons resultados estéticos.
• Lasers Nd:YAG: altamente eficazes nos estágios Hurley I–II ao atuar nos folículos pilosos e reduzir a inflamação, especialmente quando combinados com terapias tópicas.
• IPL e Terapia LAight®: a combinação de Luz Intensa Pulsada (IPL) com radiofrequência (RF) melhora significativamente os resultados clínicos e a qualidade de vida em casos menos avançados.
• Estratégias combinadas: a associação entre diferentes tipos de laser ou entre laser e agentes farmacológicos (como adalimumabe ou clindamicina) apresenta resultados superiores à monoterapia.
• Fatores prognósticos: fatores específicos do paciente, especialmente obesidade, correlacionam-se negativamente com a eficácia do tratamento, exigindo abordagem multidisciplinar com controle de peso.
Visão Clínica da Hidradenite Supurativa (HS)
A HS é classificada como uma dermatose neutrofílica. Afeta principalmente áreas ricas em glândulas apócrinas, como axilas, virilha, região inframamária e região anogenital.
Desafios no Manejo Padrão
O manejo farmacológico frequentemente não alcança resultados satisfatórios a longo prazo. Os pacientes frequentemente interrompem o tratamento devido a efeitos colaterais ou resposta clínica insuficiente.
Consequentemente, a terapia a laser emergiu como uma opção procedimental recomendada nas diretrizes modernas de tratamento.
Avanços Diagnósticos
O uso da ultrassonografia é fundamental para um diagnóstico preciso. Permite avaliar a morfologia e a extensão das lesões cutâneas, o que é essencial para a escolha da modalidade de laser adequada de acordo com o estágio da doença.
Análise das Modalidades a Laser
A revisão sistemática de 26 estudos revisados por pares identifica diversas terapias a laser e baseadas em energia.
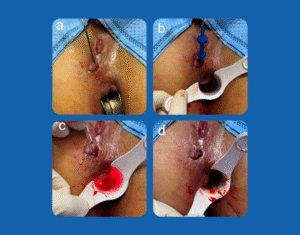
1. Terapia com Laser de CO2
Utilizado principalmente nos estágios Hurley II e III, o laser de CO2 permite a vaporização ou excisão das lesões até atingir tecido subcutâneo saudável ou fáscia.
Características:
• Técnica principal: vaporização horizontal, marsupialização ou ablação assistida por scanner
• Cicatrização: geralmente por segunda intenção; tempo médio de 3 a 8,8 semanas
• Recorrência: geralmente baixa nas áreas tratadas (ex.: 3% em alguns estudos); novas lesões refletem progressão natural da doença em áreas não tratadas
• Experiência do paciente: alta aceitação e melhor controle da dor em comparação ao deroofing cirúrgico tradicional
Insight clínico:
A excisão com laser de CO2 associada à marsupialização é eficaz em ambiente ambulatorial, inclusive em casos avançados e refratários. Além disso, lasers fracionados de CO2 demonstram potencial no tratamento de cicatrizes cribriformes pós-inflamatórias e na melhora da mobilidade em pacientes com contraturas.
2. Laser Nd:YAG (Granada Ítrio-Alumínio dopado com Neodímio)
Operando no comprimento de onda de 1064 nm, o laser Nd:YAG atua nos folículos pilosos e nas glândulas sebáceas por meio de fototermólise.
• Eficácia: reduções significativas na gravidade da HS (até 65,3%–72,7%)
• Sinergia: melhores resultados quando associado a tratamentos tópicos como clindamicina 1% ou peróxido de benzoíla 10%
• Indicação: ideal para estágios Hurley I–II, reduzindo carga bacteriana e oclusão folicular
3. Luz Intensa Pulsada (IPL) e Terapia LAight®
A IPL emite luz de alta energia que atua nos folículos pilosos e ativa porfirinas bacterianas, gerando efeito antibacteriano.
• Terapia LAight® (IPL + RF): utiliza radiofrequência para gerar calor em camadas mais profundas da pele, estimulando síntese de colágeno e remodelação tecidual
• Resultados clínicos: melhora de até 60% na gravidade da doença quando associada à clindamicina, contra 17,8% com clindamicina isolada
• Indicação: mais eficaz nos estágios Hurley I e II
4. Lasers Diodo e Alexandrite
• Laser Diodo (800–980 nm / 1470 nm): alta precisão e penetração profunda. Utilizado para destruição seletiva de folículos pilosos e, em técnicas minimamente invasivas, no fechamento de trajetos fistulosos
• Laser Alexandrite (755 nm): atua seletivamente na melanina dos folículos pilosos. Mais eficaz em fototipos claros (Fitzpatrick I–III) e utilizado para prevenir oclusão folicular
Comparação dos Resultados Terapêuticos por Tipo de Laser
CO2 (Hurley II–III)
Mecanismo: vaporização/excisão
Benefício: baixa recorrência, alta segurança, melhora estética
Nd:YAG (Hurley I–II)
Mecanismo: ablação folicular
Benefício: reduz carga bacteriana, melhor quando combinado com tópicos
IPL + RF (Hurley I–III)
Mecanismo: antibacteriano e remodelação
Benefício: melhora qualidade de vida, bem tolerado
Diodo (Hurley I–III)
Mecanismo: fototermólise seletiva
Benefício: destruição precisa, minimamente invasivo
Alexandrite (Hurley I–II)
Mecanismo: destruição guiada por melanina
Benefício: reduz oclusão folicular, baixo risco de cicatriz
Fatores que Influenciam a Eficácia Terapêutica
A eficácia do tratamento depende de fatores específicos do paciente:
- Obesidade: IMC elevado está associado a maior gravidade e recorrência. A perda de peso é fortemente recomendada como complemento terapêutico
- Estratégias combinadas: associação entre CO2 fracionado e Nd:YAG mostrou melhora de 90%, contra 70,7% com Nd:YAG isolado
- Local anatômico: resposta varia conforme a região — por exemplo, maior resposta na virilha (73,4%) do que na região inframamária (53,1%)
Conclusão
As terapias a laser e baseadas em energia estão estabelecidas como componentes confiáveis, seguros e eficazes dentro de uma abordagem multidisciplinar da hidradenite supurativa.
Essas modalidades não apenas promovem regressão clínica das lesões, mas também melhoram significativamente desfechos relatados pelos pacientes, como redução da dor e bem-estar psicológico.
As evidências atuais sustentam a utilização do laser em todos os estágios da HS, com o laser de CO2 reservado para redução de volume em casos avançados e Nd:YAG, IPL e Alexandrite atuando no manejo folicular em fases iniciais.
Diretrizes futuras devem padronizar ainda mais esses protocolos, à medida que estudos maiores e de longo prazo validem esses achados iniciais.
Saiba mais em: https://doi.org/10.3390/jcm14217683